Doença Hemorroidária
O que é?
A doença hemorroidária afeta cerca de 1 milhão de pessoas nos EUA a cada ano. Do ponto de vista do paciente, a queixa de “hemorroidas“ representa qualquer problema situado no ânus desde prurido anal, nodulações, dor, edema e até sangramentos ou protrusão. Por isso, é comum encontrar pacientes se referindo a hemorroidas quando na verdade possuem algum outro problema anal.
As veias hemorroidárias são parte essencial da anatomia humana, e a sua sintomatologia é uma das mais comuns da civilização ocidental. O problema pode ocorrer em qualquer idade, afetando ambos os sexos. Calcula-se que cerca de 50% das pessoas com mais de 50 anos de idade já foram afetadas por queixas hemorroidárias em algum momento de suas vidas. Indivíduos brancos tendem a ser mais afetados que os negros, observando-se uma incidência maior nas pessoas com melhor nível socioeconômico. A doença hemorroidária também é mais comum na zona rural em relação à área urbana.
Quais as causas?
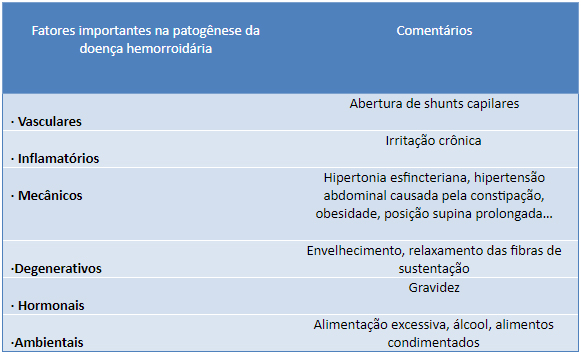
Muitos fatores foram implicados no desenvolvimento da doença hemorroidária incluindo o esforço defecatório excessivo,a pressão intra-abdominal aumentada, a ausência de valvas nos vasos hemorroidários, a posição vertical da espécie humana,a obstipação crônica e a fatores genéticos . Durante a gravidez é mais frequente a obstipação, e o volume de sangue circulante aumenta 25 a 40%,o que aumenta a dilatação,ingurgitamento e estase venosa. Estes fatores associados ao útero gravítico aumentado, à lassidão do pavimento pélvico e ao ambiente hormonal, favorecem a ocorrência de doença hemorroidária em 8 a 24% das grávidas. O esforço e traumatismo associado com o trabalho de parto contribuem para a manifestação de hemorróidas sintomáticas em 12 a 34% das parturientes.
Sintomas:
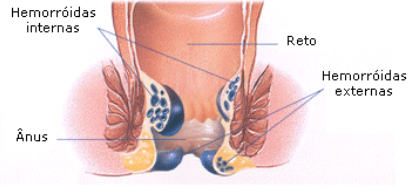
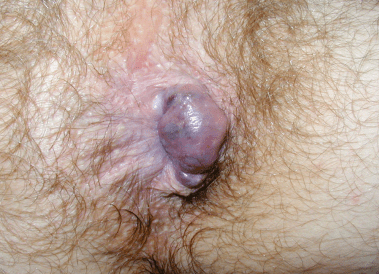
A doença hemorroidária externa manifesta-se por tumefação perianal dolorosa, na trombose aguda. Raramente sangram, a não ser quando a trombose causa necrose e ulceração da pele sobrejacente. Em contraste, as hemorróidas internas revelam-se, habitualmente, por hemorragia de sangue vermelho vivo, indolor, que pinga no sanitário ou suja o papel, no fim do esforço defecatório. Quando são grandes e prolapsam, podem ocorrer desconforto e prurido associados a saída de muco e pequenas partículas de fezes. A limpeza frequente, na tentativa de aliviar o prurido, pode agravar o problema. Contudo, a causa mais frequente de prurido anal “idiopático”,segundo alguns autores, é o relaxamento transitório do esfíncter anal interno, com a saída de fezes líquidas, levando a lesões de coceira que agravam ainda mais o prurido. Uma complicação muito dolorosa das hemorróidas internas é o prolapso com encarceramento e trombose, descrita como “crise hemorroidária”.
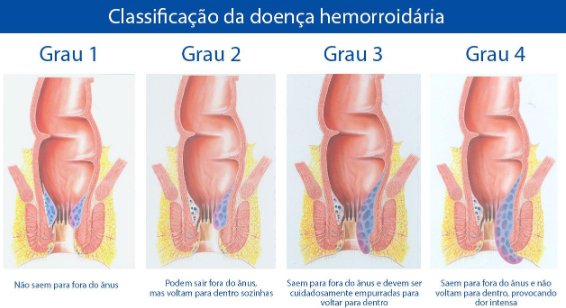
As hemorróidas internas são classificadas por graus (classificação de Goligher): as hemorróidas de primeiro grau não prolapsam e podem ver-se apenas com o anuscópio; as hemorróidas de segundo grau prolapsam durante a defecação ou com o esforço, mas voltam à posição interna quando o esforço para; as hemorróidas de terceiro grau estão continuamente prolapsadas mas reduzem-se manualmente com pouco esforço; as hemorróidas de grau quatro são caracterizadas por prolapso irredutível.
Tratamento:
Um princípio básico é tratar apenas as hemorróidas sintomáticas. As hemorróidas externas não requerem tratamento, a não ser na trombose aguda. Se o doente é observado numa fase subaguda, habitualmente após 48 horas, com a dor em fase de alívio, a trombose em resolução, sendo o edema sobrejacente preponderante, o tratamento conservador é recomendado e suficiente. Este consiste em amolecer as fezes, analgesia e banhos de assento com água morna. Tendo em conta o seu modo de ação, os tratamentos locais contendo corticóides ou incluindo um excipiente lubrificante ou protetor mecânico, podem ser propostos por curtos períodos . Se a dor é intensa e o coágulo está sob tensão, a excisão sob anestesia local é segura e efetiva. Procede-se à incisão, drenagem do coágulo e excisão do saco vascular. A maioria dos doentes não necessita de outra intervenção. Ao contrário,a incisão e a remoção apenas do coágulo é uma terapêutica inadequada porque habitualmente há recorrência da trombose.A ferida dolorosa na margem do ânus que resulta da excisão,responsável por dor e hemorragia ligeira a moderada, cicatriza entre uma a duas semanas. Os analgésicos e os cuidados locais (desinfecção e aplicação tópica de cicatrizante) são suficientes. No caso de hematoma perianal é suficiente a incisão radial e drenagem do coágulo. Em resumo, na trombose hemorroidária externa a cura espontânea ou após excisão cirúrgica obtém-se em alguns dias. A prega cutânea que resulta, como sequela, chama-se habitualmente de plicoma anal .
As hemorróidas internas são geralmente tratadas de maneira conservadora com medidas anti-constipantes, como a dieta rica em fibra, suplementos de fibra e líquidos (1,2,7).Os sintomas menores como o prurido e desconforto anal podem ser controlados com tópicos como os protetores da pele após a defecação ou com anestésicos tópicos. Os produtos contendo epinefrina ou fenilefrina, que provocam vasoconstrição, diminuindo o edema hemorroidário, devem ser usados com precaução durante a gravidez, especialmente nas mulheres hipertensas, diabéticas ou com sobrecarga de líquidos. Pomadas com hidrocortisona são seguras e podem aliviar o prurido. Os venotônicos como a diosmina podem ser utilizados por curtos períodos no tratamento das manifestações da doença hemorroidária interna (hemorragia,prolapso e dor). A sua utilização não se justifica por longos períodos. Não têm efeitos secundários de destaque, mesmo na grávida, exceto casos isolados de colite linfocítica, associados à utilização de diosmina. Não existem estudos a validar a utilização dos venotônicos nas hemorróidas externas trombosadas. Os anti-inflamatórios esteróides sistémicos podem ser utilizados nas hemorróidas dolorosas na grávida, por curtos períodos, associados ou não a analgésicos e venotônicos . Os antiinflamatórios não-esteróides são eficazes na dor e inflamação das hemorróidas internas e externas trombosadas, mas estão contra-indicados na gravidez. A aspirina é desaconselhada na doença hemorroidária . As hemorróidas internas prolapsadas e trombosadas são uma urgência pela dor intensa que provocam.A hemorroidectomia urgente é frequentemente o tratamento de escolha. Contudo,o tratamento médico conservador com anti-inflamatórios esteróides e não-esteróides, calor local e tópicos locais, é uma alternativa. Conduz a menos lesões esfincterianas,sendo a recuperação mais rápida a curto prazo e os resultados semelhantes a longo prazo. Quando a hemorroidectomia é a opção deve ser efectuada por cirurgiões experientes, porque a anatomia está alterada.
A diarreia pode exacerbar a sintomatologia hemorroidária e deve ser controlada com fibras, agentes anti-motilidade, e a causa subjacente identificada e tratada. Por outro lado, a constipação é um fator preponderante no desencadear das queixas. O uso de laxantes é universalmente recomendado no tratamento e prevenção da doença hemorroidária, em parte pela sua segurança e baixo custo. Embora para muitos autores a evidência de benefício seja inconclusiva, vários estudos, usando modelos randomizados duplamente cegos controlados com placebo, mostraram que os laxantes, na forma de fibras, têm um efeito bené- fico, nomeadamente no controlo da hemorragia. Abordaremos separadamente a constipação por ser importante no tratamento médico da doença hemorroidária.
Tratamento farmacológico:
Agentes tópicos e supositórios a venda são usados frequentemente no tratamento empírico das hemorróidas sintomáticas, mas faltam dados a suportar o seu uso. Como acima referido, a dor e o prurido podem ser aliviados com anestésicos tópicos. Os cremes com corticóides melhoram a inflamação perianal, mas não há dados a demonstrar que reduzam o edema, a hemorragia ou a protusão hemorroidária. O uso crônico de corticóides tópicos é nocivo e deve ser evitado. Os nitratos tópicos (nitroglicerina ou trinitrato de gliceril a 0,2%) aliviam a dor das hemorróidas externas trombosadas, ao reduzirem o tônus do esfíncter anal . Do mesmo modo, o diltiazem tópico e a nifedipina tópica e oral, são usados para diminuir a dor na patologia hemorroidária e na cicatrização das fissuras, atuando como bloqueadores dos canais de cálcio induzindo relaxamento do músculo liso. Estes fármacos têm como efeito secundário as cefaleias. Acredita-se que os flebotônicos aumentam o tônus venoso, a drenagem linfática,a resistência capilar e normalizam a permeabilidade capilar. Os flavonóides, sob a forma de fração flavonóide purificada e micronisada ou como parte do derivado da árvore do ginkgo, da antiga medicina tradicional, são usados no alívio dos sintomas agudos , controlo da hemorragia e da recidiva hemorrágica em hemorróidas de todos os graus. Útil no tratamento um flebotônico, constituído por 90% de diosmina micronisada e 10% de hesperidina (flavonóide), é recomendado no controlo da hemorragia nos doentes a aguardar tratamento instrumental ou cirúrgico. Três ensaios controlados com placebo mostraram melhoria sintomática da patologia hemorroidária com o uso desta composição.
Tratamento instrumental:
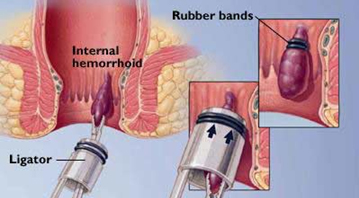
As hemorróidas internas com sintomas refractários devem ser tratadas com procedimentos instrumentais simples realizados em regime ambulatório, como a ligadura elástica, a injeção de esclerosante, a fotocoagulação, a electrocoagulação com corrente monopolar,bipolar ou o plasma de argônio. A crioterapia é menos eficaz e mais dolorosa, pelo efeito indesejável do tratamento nos tecidos adjacentes, resultando em dor intensa, corrimento fétido, irritação e lesões do esfíncter e, portanto, não deve ser usada. O laser é caro e não tem vantagens em relação às outras técnicas. A base fisiopatológica do tratamento instrumental consiste em provocar fibrose cicatricial que fixe a mucosa aos planos profundos e reduza a vascularização e o prolapso . Pacientes com trombose hemorrroidária interna ou externa, a fissura anal, a supuração anoperineal, a proctocolite hemorrágica ativa, a doença de Crohn e a imunodepressão grave são contra-indicações ao tratamento instrumental . A fotocoagulação com infravermelhos e a fulguração com plasma de argônio são seguros e eficazes nas hemorróidas grau um e dois. Provocam uma queimadura superficial, até 3mm de profundidade, nos pedículos hemorroidários, sendo teoricamente menos eficazes que a laqueação, reservando-se para as hemorróidas pequenas sangrantes e doentes com discrasia hemorrágica, pelo menor risco de hemorragia tardia. Na electrocoagulação monopolar e bipolar é frequente a dor intensa e as perdas hemáticas importantes nos dias seguintes ao tratamento, não tendo vantagens em relação à laqueação elástica. A injeção de esclerosantes,usando o óleo de fenol a 5%, o quinino de ureia, o morruato de sódio, o oleato de etanolamina ou o polidocanol a 2%,é uma técnica segura, eficaz e de fácil execução. Os agentes esclerosantes são injectados na base das hemorróidas internas grau um e dois. A sua utilização na grávida não é consensual . Os autores Franceses recomendam a utilização de quinino de ureia. Contudo, o polidocanol a 2%, muito utilizado em Portugal, é seguro e eficaz. A dose máxima recomendada por sessão é de 2ml, dispersos pelos pedículos dominantes.Nos homens deve evitar-se picar a região anterior por risco de injecção de esclerosante na próstata ou vesículas seminais, podendo ocorrer hematúria, disúria ou retenção urinária. A ligadura elástica é eficaz no tratamento das hemorróidas internas de primeiro e segundo grau, devendo os anéis ser colocados 1cm, ou mais, acima da linha pectínea . Os dispositivos usados para aspiração e laqueação elástica permitem aspirar o tecido hemorroidário “esponjoso” numa área insensível, não sendo necessária anestesia. O paciente não necessita de uma preparação intestinal especial, devendo apenas evacuar antes da sessão de tratamento. Existe controvérsia quanto ao número de anéis a colocar por sessão. Contudo,a aplicação de 3 anéis numa sessão permite obter resultados comparáveis a 3 sessões, sem aumentar as complicações. Se as ligaduras foram múltiplas, “altas”, circunferenciais, aplicadas com um dispositivo de aspiração largo (diâmetro interno de 12mm) e profundo (2 a 3cm),obten-se uma redução marcada do prolapso hemorroidário, com menos sessões. Podem aplicar-se 2 anéis no mesmo pedículo ou combinar-se a técnica da laqueação com a da injeção da hemorróida laqueada, para evitar a saída do anel, e assegurar a necrose do pedículo. As sessões devem ser espaçadas de 4 semanas. No caso de hemorragia e prolapso moderado, a laqueação elástica combinada com a esclerose têm uma eficácia de aproximadamente 80%, devendo ser a primeira escolha . Os aplicadores de anéis descartáveis têm a vantagem de permitir a rápida colocação de vários anéis, sem recarregamento e sem necessidade de desinfecção. Têm como desvantagem o fato de permitirem apenas laqueações muito pequenas, menos eficazes, pois os dispositivos atualmente existentes no mercado, têm um cilindro de aspiração pequeno. Uma variação na técnica de laqueação envolve a utilização do endoscópio flexível para aplicar múltiplos anéis na mesma sessão. Os proponentes desta estratégia referem que se aumenta a visibilidade e a operacionalidade, com os mesmos resultados. Contudo,o aumento das infraestruturas e custos, em comparação com a laqueação elástica standard, tornam a utilização do endoscópio flexível inadequada. As complicações menores, comuns a todas as técnicas instrumentais, são a dor e os sangramentos. A dor é frequente e, na maioria das vezes,referida como um simples desconforto, mas pode ser intensa e persistir alguns dias. Surge em 5 a 85% dos doentes após a esclerose e a laqueação. As hemorragias podem ocorrer até ao 21º dia associadas à necrose da mucosa.São observadas em 2 a 10% após a injecção de esclerosante, 1 a 15% após a laqueação elástica e 5 a 25% após a fotocoagulação . Após a injeção de esclerosantes pode ocorrer febrícula transitória. Complicações mais significativas podem ocorrer em 1 a 5% dos casos, após ligadura das hemorróidas, como a trombose das hemorróidas externas/internas, disúria, retenção urinária e dor intensa. As hemorragias abundantes, necessitando de hemostase cirúrgica ou transfusões, estão descritas em 0,5 a 2% dos casos. Devem-se à queda da escara entre o 5º e 21º dia. Embora raras, a supuração e a celulite pélvica, são complicações que podem ocorrer . Devemos alertar os doentes para o caso de dor persistente, queixas urinárias ou supuração, após o 3º dia. Não é consensual o uso de antibioterapia profilática após a laqueação e a esclerose, embora alguns autores a recomendem. As hemorróidas internas de terceiro e quarto grau são, habitualmente, tratadas cirurgicamente sob raquianestesia em regime de internação. A laqueação elástica, nesta situação,é pouco eficaz e são frequentes as complicações, nomeadamente a trombose do prolapso hemorroidário. Contudo, alguns casos de hemorróidas internas de terceiro grau pode-se associar à laqueação elástica, a excisão do pedículo dominante, sob anestesia local, com ótimos resultados. Os estudos comparativos entre as várias técnicas instrumentais usadas no tratamento das hemorróidas são de difícil interpretação e assunto de debate. Algumas técnicas são mais eficazes, mas mais dolorosas, outras menos dolorosas, mas de menor eficácia. A controvérsia reside também em comparar fatores variáveis, relacionadas com o doente e a própria técnica,como por exemplo:
Tratamento Cirúrgico Convencional:
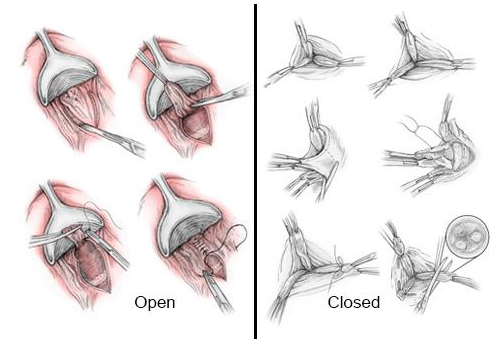
A hemorroidectomia aberta com ligadura do pedículo (Milligan e Morgan), fechada usando sutura absorvível (Ferguson) e a hemorroidectomia submucosa (Parks), são as técnicas cirúrgicas convencionais, muito dolorosas no pós-operatório. A hemorroidectomia sob anestesia local é segura e eficaz em casos seleccionados.
Existem dois tipos principais tipos de Hemorroidectomia: a Hemorroidectomia Fechada e a Hemorroidectomia Aberta. A Hemorroidectomia Fechada (Técnica de Ferguson) é efetuada através de uma incisão elíptica com ponto de partida no tecido hemorroidário externo, estendendo-se proximalmente através da linha denteada até à parte superior da coluna hemorroidária. A elipse deverá ser estreita e apenas deve ser retirado o tecido redundante da derme anal e da hemorroida. Os tecidos devem então ser fechados com uma sutura contínua absorvível. Na Hemorroidectomia Aberta (Técnica de Milligan-Morgan), por sua vez, utiliza-se um procedimento semelhante ao da Hemorroidectomia Fechada mas é efetuada a excisão sem encerramento da mucosa, laqueando-se apenas o pedículo, deixando-se aberta a área de ressecção. Tradicionalmente, os três quadrantes hemorroidários são excisados. A análise das complicações mais frequentes apresenta algumas dificuldades, uma vez que muitos dos pacientes com doença hemorroidária apresentam queixas prévias independentes como incontinência (13% a 18%), hemorragia (95% a 97%) e prolapso retal (79% a 82%).
Nos primeiros dias, os doentes poderão apresentar, com maior probabilidade, dor e retenção urinária. Mais tarde, poderá ser observado prurido, hemorragia tardia e estenose anal resolúvel com dilatação, esfincterotomia lateral interna ou anoplastia, na maioria das vezes. As complicações séticas são muito raras. Muitos doentes reportam ainda uma perda variável de continência depois da cirurgia. Por fim, estima-se que a recorrência seja de 0.5% a 26%. Tanto a Hemorroidectomia Aberta como a Hemorroidectomia fechada são considerados métodos eficientes e seguros para o tratamento de hemorroidas. No entanto, a Hemorroidectomia Aberta parece trazer vantagens no que respeita ao tempo de cirurgia, ao desconforto pós-cirúrgico e à morbidade, enquanto a Hemorroidectomia Fechada apresenta tempos de cicatrização consideravelmente inferiores . A Hemorroidectomia Convencional pode ser efetuada com recurso a vários instrumentos cirúrgicos como o bisturi convencional, a tesoura bipolar, o bisturi elétrico bipolar e o bisturi harmónico. Em dois estudos foram analisadas as vantagens e desvantagens de cada um destes utensílios, havendo evidência de vantagens no uso do bisturi harmónico, nomeadamente na diminuição da dor pós-cirúrgica. De acordo com a informação apresentada no sítio na Internet da empresa que possui a patente do bisturi harmônico (Ethicon), este aparelho usa vibração mecânica de alta frequência para cortar e coagular simultaneamente, selando vasos a temperaturas mais baixas que o bisturi elétrico, conseguindo, por isso, uma eficaz hemostasia com uma menor destruição dos tecidos circundantes. No entanto, a tecnologia Ligasure® apresenta vantagens significativas em relação ao bisturi harmônico, conseguindo uma redução da dor e do tempo de cirurgia.
Hemorroidopexia por Grampeamento PPH:
Em 1998, de forma a minimizar o desconforto que decorre da Hemorroidectomia Convencional, Longo propôs uma técnica onde é utilizado um dispositivo de corte circular interluminal que faz a excisão da mucosa e da submucosa, aproximadamente 3 a 4 cm acima da linha dentada, seguida de sutura com grampos. Obtém-se assim uma fixação proximal do tecido hemorroidário interno remanescente e uma interrupção da irrigação sanguínea superior, sem feridas perianais visíveis e com uma sutura afastada da anoderme ricamente inervada. As indicações para Hemorroidopexia divergem ligeiramente das indicações para Hemorroidectomia, principalmente devido ao fato desta técnica não remover o tecido hemorroidário nem envolver outras incisões na anoderme. Desta forma, a Hemorroidopexia não está desenhada para o tratamento simultâneo de outras condições perianais como fissuras, plicomas anais e trombose aguda interna ou externa. Esta técnica poderá estar contra-indicada no caso de abcesso anal e gangrena, uma vez que não remove a origem infecciosa, e no caso de estenose anal ou lesão prévia do esfíncter anal, uma vez que o procedimento exige a introdução de um dilatador circular no reto. Por fim, existe uma questão particular que poderá assumir uma relevância especial no contexto desta cirurgia e que tem sido ignorada. Uma vez que é efetuada uma sutura circular com grampos, estes podem permanecer no reto. No caso do doente submetido ao tratamento praticar sexo anal como receptor existe risco de dano ao preservativo, aumentando o risco de propagação de infeções sexualmente transmissíveis, e de trauma peniano, existindo relatos neste sentido. Desta forma, o cirurgião deve estar alerta para esta problemática, fazendo um aconselhamento que vite esta ocorrência. Por estas razões, a Hemorroidopexia surge como opção racional para o tratamento de hemorroidas de Grau III e Grau IV não complicadas, redutíveis durante a cirurgia. Apesar da Hemorroidopexia ser considerada uma técnica segura, esta apresenta algumas complicações comuns à técnica clássica e algumas complicações únicas. Foram reportados casos de retenção urinária aguda, hemorragia, dor pós-operatória com necessidade de internação para analgesia, estenose anal, hematoma perianal, plicomas anais, recorrência do prolapso e gangrena de Fournier . A complicação única mais comum é a deiscência da anastomose (0.08%), podendo-se também verificar perfuração retal, sepsis retroperitoneal, retropneumoperitôneo, obstrução retal e fístula retovaginal. A hemorroidopexia apresenta várias vantagens e desvantagens em relação à hemorroidectomia convencional que devem ser ponderadas e discutidas quando da proposta cirúrgica ao paciente. Ao contrário da técnica convencional, a hemorroidopexia exige cirurgiões com experiência em cirurgia colorretall e com formação específica na técnica, o que pode surgir como um entrave à sua execução. Nas meta-análises revistas, esta abordagem cirúrgica demonstrou vantagens em relação à diminuição da dor pós-operatória, um menor tempo de internação, um menor tempo cirúrgico, um menor tempo de recuperação, uma incidência de retenção urinária aguda peri-operatória inferior e uma menor taxa de hemorragia tardia. Contudo, a hemorroidopexia parece apresentar uma maior taxa de hemorragia pós-operatória que a hemorroidectomia convencional (9.6% versus 4.2%), havendo necessidade, em grande parte dos casos, de hemóstase com sutura ou tamponamento com balão. Adicionalmente, esta técnica foi positivamente associada a uma maior recorrência de prolapso com um consequente aumento da taxa de reintervenção. Numa meta-análise foram observadas taxas de recorrência a 16 meses de 11.8% para hemorroidas de 3º grau e de 50% para hemorroidas de 4º grau, comparadas com taxas de 0% na Hemorroidectomia Convencional . Não se verificaram diferenças significativas nas taxas de outras complicações.
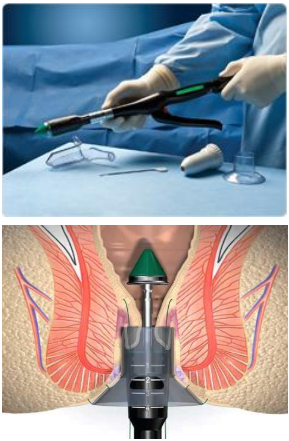
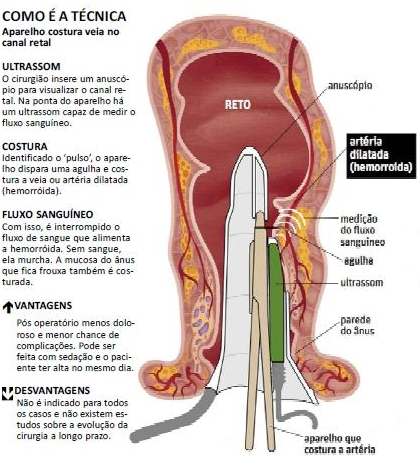
Desarterialização Transanal guiada por Doppler- Método THD:
Hemorroidectomia guiada por Doppler
Ligadura da artéria hemorroidária guiada por Doppler / assistida usa um anoscópio formado com uma sonda Doppler que identifica cada artéria hemorroidária que é subsequentemente ligada. Os potenciais benefícios desta técnica são a falta de excisão tecidual e desta forma causar menos dor no pós-operatório. Uma mucopexia também foi descrita para pacientes com prolapso sintomático. Em geral, estudos prospectivos utilizando esta técnica demonstraram resultados favoráveis a curto prazo. Uma revisão sistemática que avaliou 28 estudos,incluindo 2904 pacientes com hemorróidas grau I a IV, demonstrou uma taxa de recorrência que varia entre3,0% e 60,0% (taxa de recidiva combinada = 17,5%), com as maiores taxas de hemorróidas grau IV. Pós-operatório analgesia foi necessária em 0% a 38% dos pacientes. No geral complicações pós-operatórias foram baixas, com um taxa de sangramento de 5,0% e uma taxa global de reintervenção 6,4%. O tempo operatório variou de 19 a 35 minutos.
Em um estudo prospectivo randomizado comparando RBL com HAL para o tratamento de hemorróidas grau II e III, as taxas de recorrência em 1 ano pós-procedimento foram 49% (87/176) no grupo RBL e 30% (48/161) no grup Grupo HAL (OR ajustado = 2,23 (IC 95%, 1,42-3,51); p = 0,0005). A principal razão para essa diferença foi a número de procedimentos adicionais exigidos na RBL grupo para aliviar os sintomas (32% no grupo RBL e 14% no grupo HAL). Taxas de recorrência, sintoma pontuações, complicações, versão EQ-5D de 5 níveis (ou seja, instrumento de avaliação de qualidade de vida utilizado), e o escore de continência foi semelhante, embora os pacientes tivessem mais no pós-operatório imediato após HAL. HAL também foi mais caro e não foi encontrado para ser rentável comparado com RBL em termos de custo incremental por ano de vida ajustado pela qualidade.
Deixe um comentário